Bacteria Asesina en Chile
Médicos vincularon muerte de 36 pacientes con bacteria en la ex Posta Central
"Clostridium Difficile" genera malestares estomacales que derivan en infecciones intrahospitalarias, señalaron.El subsecretario de Redes Asistenciales aseguró que la denuncia es "absolutamente equivocada".
Un grupo de médicos del Hospital de Asistencia Pública (ex Posta Central) denunció que desde julio del 2011 hasta el día de hoy al menos 36 pacientes han perdido la vida y otros 186 han sido afectados ante la aparición de una bacteria conocida como Clostridium Difficile.
Según los facultativos, la bacteria genera malestares estomacales que derivan en infecciones intrahospitalarias que, finalmente, han provocado la muerte de los pacientes.
El médico Ricardo Peña aseguró que "estamos cansados de esperar que las autoridades actúen", recalcando que "no somos responsables de esta mala gestión".
Marcela Campos, hija un paciente que será internado por problemas cardiacos, expresó su preocupación por el foco infeccioso señalando que "me comentaron que efectivamente había un virus dentro y que habían muerto 36 personas, de lo cual a mí me preocupa, porque a mi papá justamente lo van a internar en el quinto piso, para mí el virus anda en todos lados".
 |
| A principios de mes la bacteria obligó el aislamiento de 23 personas en el Hospital de Asistencia Pública. |
En respuesta, el subsecretario de Redes Asistenciales, Luis Castillo, llegó al lugar para desestimar las denuncias de los facultativos, asegurando que la cifra de muertes "es absolutamente equivocada" y que "médicamente no hay relación entre la mortalidad y la bacteria".
Asimismo, descartó la cifra de afectados, asegurando que sólo "hay una emergencia de 133 casos, que se manifestó con mayor intensidad durante el mes de marzo".
Castillo aseguró que la ex Posta Central "tiene su situación controlada y hemos puesto a disposición de ella toda la información científica que se utiliza en estos casos".
"Reitero mi compromiso y confianza de que transmitiremos toda la información veraz y oportuna para que la gente pueda seguir utilizando el servicio de asistencia pública", concluyó.
El epidemiólogo del Minsal Ricardo Bustamante aseguró que "nosotros, como equipo de control de infecciones, se encontró que, de esos 36 pacientes, en cuatro de ellos la infección había contribuido directamente en su muerte, mientras que en los otros pacientes eran sus otras las patologías las que condicionaron el deceso".
Qué es la Bacteria Asesina
Scaramelli habla de la bacteria asesina y de cómo sobrevivió
Un fuerte dolor cerca del corazón lo alertó de que algo malo estaba pasando. Síntomas como fiebre y aumento del dolor, lo llevaron a visitar a un especialista. El diagnóstico: Bacteria Asesina. Ese día, sería el primero de 12, que el cantante Álvaro Scaramelli, debió pasar en la clínica.
Corría el año 1996 y el compositor, preocupado por la fiebre y el intenso dolor en su pecho, se dirigió a un servicio de urgencias. Lo enviaron a su casa, pero los síntomas no cesaron, y por el contrario, aumentaron. La Bacteria Asesina, lo había atacado en el área del pulmón y las posibilidades de salir completamente ileso de dicha enfermedad, eran muy pocas.Muchas veces mortal, esta enfermedad puede atacar por diversos motivos. Una herida, una bacteria dentro del cuerpo, baja de defensas, que puede estar asociada a depresión, entre otras cosas, serían algunas de las causas que la provoca, lo que sí es concreto, es que resulta altamente mortífera a quien la contrae y de sobrevivir, las consecuencias pueden ir desde la pérdida de algún músculo o extremidad, hasta la muerte.
“En el caso mío fue de la nada, me afectó el pulmón, empecé a sentir un dolor muy fuerte y profundo, y a las horas, estaba con fiebre y cuando entró al torrente sanguíneo la lograron detectar”, indica Scaramelli.
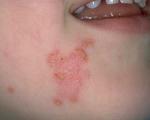
La enfermedad más común y conocida producida por estas bacterias es la infección de las amígdalas o amigdalitis purulenta. Si esta enfermedad no se trata o se trata inadecuadamente puede dar origen a complicaciones locales como abscesos alrededor o detrás de la amígdala y faringe además de otitis y adenitis (inflamación de ganglios) supuradas del cuello. La infección no tratada por EGA también puede dar origen a distancia y en forma tardía a la Enfermedad Reumática ( que puede inflamar gravemente las válvulas del corazón ) y Glomerulonefritis aguda ( inflamación del riñón ), ambas originadas por anticuerpos contra el EGA. La escarlatina o fiebre escarlata es otra de las manifestaciones de la infección por EGA, secundaria a una infección faríngea, pero también a infecciones en otros sitios del cuerpo como de piel.
El tratamiento de esta enfermedad es el de la amigdalitis o de la infección de la piel) Por ser conocidas y fácilmente detectables no nos referiremos a estas infecciones del EGA sino a aquellas que pueden causar la muerte en pocas horas por la infección generalizada e incontrolada del organismo o septicemia con shock, que tienen el punto de partida, más frecuentemente, en infecciones de piel como de las lesiones de varicela, picaduras de insecto u otras heridas menores. Si bien son poco frecuentes, su evolución es tan fulminante y grave que cualquier recurso de prevenirlas, o diagnosticarlas y tratar precozmente se justifica.Nunca había oído hablar de estas infecciones ¿ cómo se pueden reconocer ?
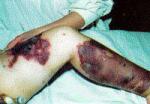 Esta
enfermedad es tan mortal y rápida como la septicemia por meningococo o
meningococcemia y ha recibido por esta agresividad el nombre de ”
Bacteria come carne” o ” Bacteria asesina”. Desde las heridas de piel
ataca en segunda instancia los tejidos profundos, produciendo miositis y
fasceitis (inflamación de los músculos y sus envoluturas ). Estas
infecciones son más frecuente en meses cálidos y húmedos y en la
población de nivel socioeconónico inferior. El buen tratamiento de las
heridas de la piel, impétigo o lesiones de varicela influye en forma
importante en su aparición. Hemos visto pacientes que fallecen antes de
24 horas de ingresar, producto de estas infecciones y cuyo origen
pudiera haber sido el avance de la bacteria a través de los ganglios de
la garganta. Sin embargo los casos más frecuentes se iniciaron con
infección de piel, como una pequeña herida cuyos signos de infección se
hicieron mayores con enrojecimiento, dolor y endurecimiento de la piel
alrededor de la herida, calofríos, fiebre alta y gran decaimiento con o
sin piel enrojecida (escarlatina).
Esta
enfermedad es tan mortal y rápida como la septicemia por meningococo o
meningococcemia y ha recibido por esta agresividad el nombre de ”
Bacteria come carne” o ” Bacteria asesina”. Desde las heridas de piel
ataca en segunda instancia los tejidos profundos, produciendo miositis y
fasceitis (inflamación de los músculos y sus envoluturas ). Estas
infecciones son más frecuente en meses cálidos y húmedos y en la
población de nivel socioeconónico inferior. El buen tratamiento de las
heridas de la piel, impétigo o lesiones de varicela influye en forma
importante en su aparición. Hemos visto pacientes que fallecen antes de
24 horas de ingresar, producto de estas infecciones y cuyo origen
pudiera haber sido el avance de la bacteria a través de los ganglios de
la garganta. Sin embargo los casos más frecuentes se iniciaron con
infección de piel, como una pequeña herida cuyos signos de infección se
hicieron mayores con enrojecimiento, dolor y endurecimiento de la piel
alrededor de la herida, calofríos, fiebre alta y gran decaimiento con o
sin piel enrojecida (escarlatina).¿ Como pueden estas bacterias producir dos enfermedades tan diferentes como la amigdalitis y este otro tipo tan grave?
 Estas
bacterias cuentan con una importante capacidad de reproducirse y
producir toxinas que pueden, literalmente deshacer los tejidos del
paciente. Por otra parte la respuesta inmunológica o defensiva del
paciente ataca en forma violenta e indiscriminada intentando destruir
las bacterias y de paso los tejidos infectados. La inundación de
productos tóxicos ya sea que provienen de las bacterias o de las células
defensivas del organismo, inundan el torrente sanguíneo atacando a
todos los órganos, en donde pueden producir daños inespecíficos. La
diferencia más importante entre los dos tipos de enfermedades lo daría
el lugar de inicio de la infección, siendo la garganta un lugar rico en
células defensivas, difícil de sobrepasar y la piel un órgano cuya
principal fortaleza es su integridad física, la cual destruida por una
herida permite la entrada de las bacterias a la sangre. Por otra parte
existen más de 100 tipos distintos de estreptococo beta hemolítico grupo
A, según su proteína M y según ellos producen una u otra enfermedad:
Enfermedad reumática , glomerulonefritis o enfermedades supuradas de
piel.
Estas
bacterias cuentan con una importante capacidad de reproducirse y
producir toxinas que pueden, literalmente deshacer los tejidos del
paciente. Por otra parte la respuesta inmunológica o defensiva del
paciente ataca en forma violenta e indiscriminada intentando destruir
las bacterias y de paso los tejidos infectados. La inundación de
productos tóxicos ya sea que provienen de las bacterias o de las células
defensivas del organismo, inundan el torrente sanguíneo atacando a
todos los órganos, en donde pueden producir daños inespecíficos. La
diferencia más importante entre los dos tipos de enfermedades lo daría
el lugar de inicio de la infección, siendo la garganta un lugar rico en
células defensivas, difícil de sobrepasar y la piel un órgano cuya
principal fortaleza es su integridad física, la cual destruida por una
herida permite la entrada de las bacterias a la sangre. Por otra parte
existen más de 100 tipos distintos de estreptococo beta hemolítico grupo
A, según su proteína M y según ellos producen una u otra enfermedad:
Enfermedad reumática , glomerulonefritis o enfermedades supuradas de
piel.¿Hay situaciones que faciliten las infecciones por estas bacterias?
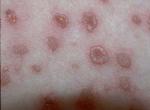 La
faringitis y las infecciones de piel se relacionan con las males
condiciones sanitarias, y hacinamiento. Estas infecciones se presentan
en todas las edades, pero son más frecuentes en las edades escolares.
Las infecciones faringeas son más frecuentes en épocas y climas fríos y
las de piel en épocas o climas cálidos y húmedos. La contagiosidad de un
paciente es mayor durante las etapas de enfermedad aguda, pero continua
en menor grado en las semanas siguientes en las personas no tratadas o
insuficientemente tratadas. Por ejemplo, después de 24 horas de un
tratamiento adecuado un paciente con faringitis, no es contagioso. En
las infecciones de la piel y generalizadas, la bacteria se contrae por
contacto directo desde la piel o las manos de otra persona infectada o
colonizada. El período de incubación de la amigdalitis estreptocócica es
de 2 a 5 días y en el impétigo 7 a 10 días.
La
faringitis y las infecciones de piel se relacionan con las males
condiciones sanitarias, y hacinamiento. Estas infecciones se presentan
en todas las edades, pero son más frecuentes en las edades escolares.
Las infecciones faringeas son más frecuentes en épocas y climas fríos y
las de piel en épocas o climas cálidos y húmedos. La contagiosidad de un
paciente es mayor durante las etapas de enfermedad aguda, pero continua
en menor grado en las semanas siguientes en las personas no tratadas o
insuficientemente tratadas. Por ejemplo, después de 24 horas de un
tratamiento adecuado un paciente con faringitis, no es contagioso. En
las infecciones de la piel y generalizadas, la bacteria se contrae por
contacto directo desde la piel o las manos de otra persona infectada o
colonizada. El período de incubación de la amigdalitis estreptocócica es
de 2 a 5 días y en el impétigo 7 a 10 días.¿ Cual es el tratamiento de estas infecciones, cuando están en su etapa inicial, en que se pueden tratar en la casa?
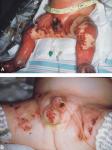 El
tratamiento de la faringoamigdalitis aguda se hace con penicilina V por
vía oral o ampicilina o amoxicilina. En todos los casos se recomienda
el tratamiento por 10 días. En los pacientes alérgicos se puede tratar
con eritromicina, claritromicina o cefadroxilo también por 10 días. Las
sulfas, tetraciclinas o cloramfenicol no deben usarse en el tratamiento
de estas infecciones. El tratamiento con penicilina benzatina por vía
intramuscular, es aceptada por su efectividad, sin embargo las molestias
producidas por la inyección hacen dudar de este tratamiento como
primera elección en los niños. El tratamiento de las infecciones en las
lesiones de la piel, dependerá de si ellas son superficiales o
profundas. Si ellas son superficiales o iniciales, como en el caso del
impétigo, bastará con limpieza de las heridas y aplicación de ungüentos
antibióticos de bacitracina o mupiracina. En los casos en que la
infección avanza y se profundiza deberá además administrarse
antibióticos por vía general, de preferencia intravenosos, para lo cual
el paciente se debe hospitalizar. En los casos de infecciones de la
piel, es frecuente la asociación con otro tipo de bacterias como es el
Estafilococo dorado, por lo que en estas infecciones el tratamiento debe
considerar estas asociaciones en la elección de los antibióticos. En el
caso de la varicela, en la cual las lesiones de la piel se pueden
contaminar e infectar con estas bacterias, se recomienda el aseo
frecuente del paciente (baños diarios) y el tratamiento con ungüento
antibacteriano apenas se sospeche infección. Si existe fiebre y
progresión de las lesiones, el paciente debe ser hospitalizado y tratado
con antibióticos por vía intravenosa y drenaje de los abscesos o
lesiones supuradas.
El
tratamiento de la faringoamigdalitis aguda se hace con penicilina V por
vía oral o ampicilina o amoxicilina. En todos los casos se recomienda
el tratamiento por 10 días. En los pacientes alérgicos se puede tratar
con eritromicina, claritromicina o cefadroxilo también por 10 días. Las
sulfas, tetraciclinas o cloramfenicol no deben usarse en el tratamiento
de estas infecciones. El tratamiento con penicilina benzatina por vía
intramuscular, es aceptada por su efectividad, sin embargo las molestias
producidas por la inyección hacen dudar de este tratamiento como
primera elección en los niños. El tratamiento de las infecciones en las
lesiones de la piel, dependerá de si ellas son superficiales o
profundas. Si ellas son superficiales o iniciales, como en el caso del
impétigo, bastará con limpieza de las heridas y aplicación de ungüentos
antibióticos de bacitracina o mupiracina. En los casos en que la
infección avanza y se profundiza deberá además administrarse
antibióticos por vía general, de preferencia intravenosos, para lo cual
el paciente se debe hospitalizar. En los casos de infecciones de la
piel, es frecuente la asociación con otro tipo de bacterias como es el
Estafilococo dorado, por lo que en estas infecciones el tratamiento debe
considerar estas asociaciones en la elección de los antibióticos. En el
caso de la varicela, en la cual las lesiones de la piel se pueden
contaminar e infectar con estas bacterias, se recomienda el aseo
frecuente del paciente (baños diarios) y el tratamiento con ungüento
antibacteriano apenas se sospeche infección. Si existe fiebre y
progresión de las lesiones, el paciente debe ser hospitalizado y tratado
con antibióticos por vía intravenosa y drenaje de los abscesos o
lesiones supuradas.
No hay comentarios:
Publicar un comentario